Выявление болезни Паркинсона на ранней стадии и лечение в домашних условиях
Содержание:
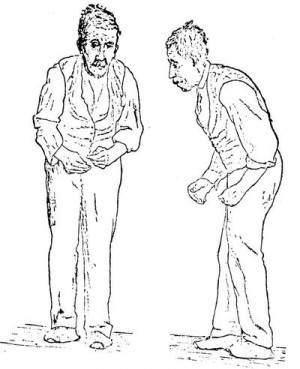 Диагностика болезни Паркинсона не вызывает каких-либо затруднений. Основной симптом – гипокинезия, или недостаточная двигательная активность, а также такие дополнительные признаки, как тремор, который возникает в покое, и ригидность. При этом всё это постепенно проходит при приёме правильно подобранных доз леводопы.
Диагностика болезни Паркинсона не вызывает каких-либо затруднений. Основной симптом – гипокинезия, или недостаточная двигательная активность, а также такие дополнительные признаки, как тремор, который возникает в покое, и ригидность. При этом всё это постепенно проходит при приёме правильно подобранных доз леводопы.
Как правило, состояние данными симптомами сопровождается в течение, как минимум, 6 месяцев, хотя случается, что деменция начинается и более прогрессивно. Возникновению деменции способствует прием в течение продолжительного времени медикаментов, нехватка таких витаминов, как B12 и B6, нарушение метаболического баланса, как результат заболеваний почек и печени. Также этому способствуют эндокринная либо сосудистая патологии, депрессия, черепно-мозговая травма, злоупотребление алкоголем и опухоли.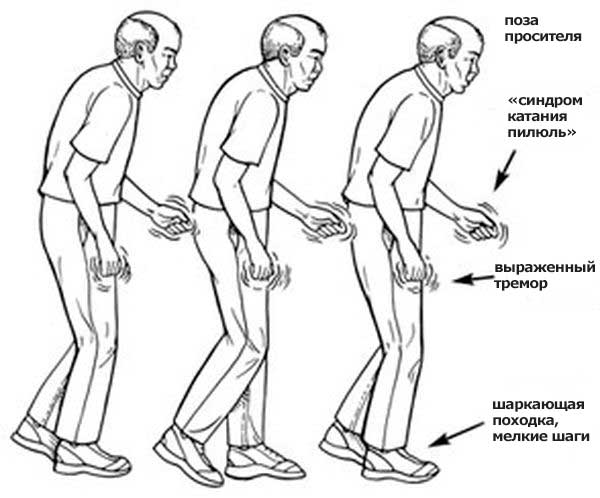
«Молодость» болезни Паркинсона
Заболевание традиционно имеет отношение к нейрогериатрическим, однако первые признаки болезни могут проявиться и в возрасте до 40 лет. Болезнь Паркинсона у молодых (от 20 до 40 лет), как правило, обусловлена моногенными вариантами паркинсонизма или другими наследственными мультисистемными нейродегенеративными заболеваниями.
В возрасте от 20 лет, при ювенальном паркинсонизме, доля наследственных форм составляет 80 %. Именно по этой причине пациенты у которых наблюдается ранее начало паркинсонизма (до 40 лет) подвергаются особенно тщательному и объемному диагностическому обследованию, на предмет выявления истинной этиологии болезни. В первую очередь, исследования должны исключить болезнь Вильсона и ДОФА-чувствительную дистонию.
Своевременная постановка диагноза — залог прогресса в лечении!
Болезнь Паркинсона считается «возрастным» заболеванием. Но это не совсем так. Общее число людей, страдающих этой патологией, — 150–200 на 100 000 человек. Но среди тех, кто перешагнул 65‑летний юбилей, таких пациентов еще 1%. А после 70 лет их уже 2–3% и больше.
Однако за последние десятилетия эта болезнь, как и многие другие, заметно помолодела. И сегодня встретить 40‑летнего (а то и моложе) пациента с паркинсонизмом — уже не такая редкость, как это было всего 30 лет назад.
- Замедленность движения (брадикинезия). Со временем болезнь Паркинсона «обрастает» новыми симптомами, в числе которых замедленность и неловкость движений, а также нарушении координации. Ригидность мышц ног может затруднять движение, нарушается походка. Это особенно досадно, так как затрудняет выполнение простейших действий.
- Ригидность мышц. Часто появляется жесткость мышц (или ригидность) шеи и конечностей. В некоторых случаях ригидность даже сковывает движения и причиняет боль.
- Потеря равновесия. Паркинсонизм, особенно в тяжелой степени, часто сопровождается неспособностью сохранять равновесие. В течение многих лет эта проблема остается незначительной и не вызывает дискомфорта.
- Потеря автоматизма движений. Моргание, появление улыбки и размахивание руками при ходьбе - автоматические действия нормального организма, которые выполняются на подсознательном уровне и даже помимо нашего желания. У больных паркинсонизмом этот автоматизм движений часто пропадает, и а иногда и исчезает совсем. В некоторых случаях на лице больных стойко закрепляется выражение пристального и напряженного внимания, немигающий взгляд. У некоторых больных, кроме мимики, пропадает и способность к жестикуляции.
Клиническая диагностика болезни Паркинсона проходит в три этапа.
1-ый этап — распознавание синдрома паркинсонизма и его синдромальная дифференциация от своих неврологических и психопатологических синдромов, так или иначе схожих с истинным паркинсонизмом. Истинный паркинсонизм — это гипокинезия в сочетании с одним из следующих симптомов: тремор покоя (4-6 Гц), мышечная ригидность, постуральная неустойчивость, не связанная с первичными вестибулярными, зрительными и мозжечковыми нарушениями.
2-ой этап — исключение иных заболеваний, которые могут проявляться синдромом паркинсонизма. Существует несколько критериев исключения болезни Паркинсона:
- окулогирные кризы
- терапия нейролептиками перед дебютом заболевания
- наличие в анамнезе повторных инсультов со ступенеобразным прогрессированием симптомов паркинсонизма, достоверный энцефалит или повторные ЧМТ
- продолжительная ремиссия
- исключительно односторонние проявления в течение более 3 лет
- мозжечковые симптомы
- надъядерный паралич взора
- ранее яркое проявление деменции
- ранее яркое проявление вегетативной недостаточности
- симптом Бабинского
- опухоль головного мозга или открытая гидроцефалия
- неэффективность больших доз леводопы
- интоксикация МФТП
3-й этап — выявление симптомов, подтверждающих болезнь Паркинсона. Для этого необходимо наличие как минимум трех из нижеперечисленных критериев:
Основные признаки паркинсонизма
На последующих стадиях развития болезни появляются основные симптомы:
Электроэнцефалограмма (ЭЭГ) – неинвазивный способ диагностики, путем регистрирования биоэлектрической активности, функционального состояния головного мозга. На электроэнцефалографии у людей с болезнью Паркинсона отмечается уменьшение a-активности и повышение мощности q- и d- медленных ритмов в двух полушариях мозга. Уже на ранних стадиях заболевания наблюдается уменьшение электрической активности головного мозга.
Метод вызванных потенциалов. Метод основан на выявлении электрической активности в мозге на внешний раздражитель. Для этой цели к голове больного прикрепляют электроды, которые подключаются к электроэнцефалографу. В ответ на соматосенсорные, зрительные или слуховые раздражители электроэнцефалограф регистрируют реакцию мозга. Слабая или замедленная реакция может указывать на поражение мозга. При исследовании пациентов методом зрительных вызванных потенциалов пациентов с болезнью Паркинсона было выявлено уменьшение максимальной амплитуды поздних компонентов и повышение латентности раннего позитивного компонента ответа P100 в сравнении с «интактным» полушарием. Также о наличии болезни Паркинсона может свидетельствовать повышение латентности и других компонентов (N75, N145).Значение ее латентности при этом имеет корреляцию с тяжестью моторных проявлений, а также продолжительностью самого заболевания. Видоизменения зрительных вызванных потенциалов разъясняют биохимическими и электрофизиологическими видоизменениями в сетчатке (нейроны сетчатки богаты дофамином). Это находит подтверждение в электроретинографии. Исследование результатов диагностики, с помощью метода зрительных вызванных потенциалов может также показать отсутствие разницы показателей у пациентов на вспышку света (в зависимости от стадии болезни).
- Schrag A., Horsfall L., Walters K. et al. (2014) Prediagnostic presentations of Parkinson’s disease in primary care: a case-control study. The Lancet Neurology, 26 November [Epub ahead of print].
• Травмы головы.
• Различные отравления, особенно ртутью, угарным газом, метанолом и этанолом.
- Врачебный персонал обладает 16-летним опытом работы в области диагностики и лечения экстрапирамидных заболеваний.
- Общая база пациентов насчитывает более 2500 пациентов более чем из 20 регионов России.
- Постоянно под наблюдением находится 280 пациентов, с интервалами в 6 месяцев – 180 пациентов.
- Врачебный коллектив под руководством профессора, д.м.н. Смоленцевой Ирины Геннадьевны имеет более 200 публикаций в российских и зарубежных изданиях.
В Юсуповской больнице мы готовы обеспечить эффективное лечение, комфорт, безопасность и заботу. Вы можете быть спокойны за дорогих вам людей.
Мы работаем круглосуточно. Запишитесь на консультацию по телефону
или направьте запрос через
