Сердечная недостаточность: симптомы, лечение - острая, хроническая, коронарная
Сегодня практически каждый человек испытывает синдром хронической усталости, выражающийся в быстрой утомляемости. Многим знакомы учащенное сердцебиение или головокружение, возникающие без видимой причины; одышка, появляющаяся при быстрой ходьбе или во время подъема по лестнице пешком на нужной этаж; отеки на ногах в конце рабочего дня. Но мало, кто догадывается, что все это — симптомы сердечной недостаточности. Тем более что в том или ином проявлении они сопровождают практически все патологические состояния сердца и заболевания сосудистой системы. Поэтому необходимо определиться, что же такое сердечная недостаточность и чем она отличается от других заболеваний сердца.
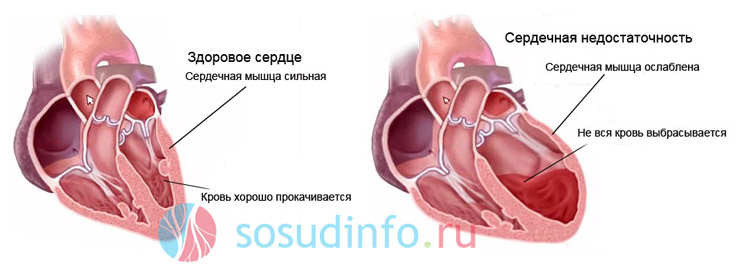
Что такое сердечная недостаточность?
При многих заболеваниях сердца, вызванных патологиями его развития и прочими причинами, происходит нарушение кровообращения. В большинстве случаев наблюдается снижение поступления крови в аорту. Это приводит к тому, что в различных органах происходит застой венозной крови, что нарушает их функциональность. Сердечная недостаточность приводит к увеличению циркулирующей крови, но при этом скорость движения крови замедляется. Этот процесс может возникать внезапно (острое течение) или носить хронический характер.
Видео: сердечная недостаточность — медицинская анимация
Острая сердечная недостаточность
Вся деятельность сердца осуществляется сердечной мышцей (миокардом). На ее работу влияет состояние предсердий и желудочков. Когда один из них перестает работать в нормальном режиме, происходит перенапряжение миокарда. Это может быть вызвано поражением сердца различными заболеваниями или аномалиями, возникающими вне сердца. Произойти это может внезапно. Этот процесс получил название острая сердечная недостаточность.
Этиология острой формы
К ее возникновению могут привести:
- Тренировка сердечно-сосудистой системы.
- Уменьшение избыточного веса.
Сердечную недостаточность могут вызвать повышенные нагрузки, поэтому необходимо тренировать сердечно-сосудистую систему. Важно, чтобы упражнения были дозированными и индивидуально подобранными.
В стабильном состоянии врачи рекомендуют ходьбу на протяжении 20-30 минут 3-5 раз в неделю. Альтернативой может послужить езда на велосипеде по 20 минут пять раз в неделю. Впрочем, длительность нагрузок может определять сам человек, обязательным условием остается только то, чтобы самочувствие не ухудшалось. Первый сигнал о том, что занятие стоит прекращать – это появление легкой отдышки.
Классификация сердечной недостаточности
2.1 Эволюция взглядов на лечение ХСН
Медикаментозная терапия подразумевает 2 основных принципа: инотропную стимуляцию сердца и разгрузку сердечной деятельности. Из положительных инотропных средств для длительного лечения ХСН применяют сердечные гликозиды. Разгрузка сердца может быть разделена на 4 вида — объемная (применяются диуретики), гемодинамическая (вазодилататоры и/или дигидроперидины длительного действия), нейрогуморальная (ингибиторы ангиотензинпревращающего фермента (ИАПФ), антагонисты рецепторов к А II (АРА II), антагонисты АЛД) и миокардиальная — (блокаторы бета-адренорецепторов).
Следующая схема иллюстрирует эволюцию взглядов на лечение ХСН. Более 200 лет, после внедрения сердечных гликозидов (1775 г.) и до начала 90-х годов XX в., главным принципом лечения ХСН считалась стимуляция сердца. Ставился знак равенства между плохой работой сердца и признаками ХСН, что получило название кардиальной модели ХСН. Если уподобить сердце больного с ХСН усталой лошадке, везущей в горку тележку с дровами, то инотропные средства — это кнут. Лошадь можно подстегнуть, она побежит быстрее и доберется до места назначения, если не свалится замертво, выбившись из сил.
С 50-х годов разрабатывалась кардиореняльная модель ХСН, предполагавшая ведущую роль почек и избыточной задержки жидкости в развитии и прогрессировании ХСН. Ключом к успешному лечению считали мочегонные средства. Если вернуться к нашей аллегории, то смысл назначения диуретиков — это сбросить часть дров с телеги, с меньшим грузом лошадка доберется до цели. Но ведь за остатками дров придется вернуться. Так и при назначении мочегонных препаратов, после диуреза активируется РААС, происходит задержка жидкости и требуется продолжение лечения диуретиками.
С 70-х годов господствовала гемодинамическая теория ХСН, в которой главенствующая роль отводилась нарушениям периферического кровообращения и оптимальными средствами терапии объявлялись периферические вазодилататоры, расширяющие артериолы и венулы и опосредованно снижающие нагрузку на сердце. В нашем примере это можно уподобить тому, что для усталой лошади можно выровнять и замостить дорогу, а на колеса тележки надеть резиновые шины и тем самым облегчить ее передвижение. Не радикальный выход из положения, но очевидное улучшение.
В 80-е годы ведущей стала нейрогуморальная теория патогенеза ХСН, приведшая к началу 90-х годов к формированию концепции "кардиомиопатии перегрузки". Было доказано, что активация не только циркулирующих, но и тканевых нейрогормонов при ХСН приводит к специфическим изменениям в органах и системах организма, в том числе и в сердце, независимо от характера заболевания, приведшего к декомпенсации. Для лечения стали применять препараты, блокирующие активность нейрогормонов, даже несмотря на то, что такие средства могут снижать сократимость миокарда. То, что казалось невозможным на протяжении более 200 лет, стало реальностью. В лечении ХСН начали использовать препараты, обладающие отрицательным инотропным эффектом, ИАПФ и особенно бета-адреноблокаторы. В примере с нашей лошадкой — значит остановиться, дать ей отдохнуть, покормить и затем по принципу «тише едешь — дальше будешь» добраться до места назначения.
Конечно, в каждой из приведенных теорий существует рациональное зерно, и дополнение наших представлений сформировало «золотые» для каждого периода времени стандарты терапевтического лечения ХСН:
- до 50-х годов — сердечные гликозиды;
- 50 — 60-е годы — плюс мочегонные средства (два препарата);
- 70-е годы — плюс вазодилататоры (три препарата);
- 80-е годы — плюс ИАПФ (четыре препарата), затем минус вазодилататоры (возврат к трем препаратам);
- 90-е годы — плюс бета-блокаторы (четыре препарата).
Продолжающиеся исследования должны принести новые знания и, возможно, новые основные препараты для лечения ХСН, но на лето 1999 г. оптимальными и доказанными являются сочетания указанных препаратов.
При неэффективной медикаментозной терапии показано хирургическое лечение, предполагающее применение искусственного ЛЖ или пересадку сердца.
В нашем примере хирургическое лечение больных с ХСН -это попытка сменить лошадь или пересесть на автомобиль.
Раздел 3. Медикаментозное лечение ХСН
Принципы медикаментозной терапии любого заболевания и ХСН, в частности, в 90-е годы строятся на основе «медицины доказательств». Иными словами, только те препараты, эффективность (в том числе и по влиянию на прогноз больных) и безопасность которых доказаны в длительных многоцентровых двойных слепых плацебо-контролируемых исследованиях, могут быть рекомендованы к широкому клиническому применению. На основании имеющихся в настоящее время сведений и формируются современные (надето 1999 г.) принципы медикаментозной терапии ХСН.
Все лекарственные средства для лечения ХСН можно разделить на 3 категории.
1. Основные, эффект которых доказан, не вызывает сомнений и которые рекомендованы во всем мире:
- ИАПФ — всем больным с ХСН вне зависимости от этиологии, стадии процесса и типа декомпенсации;
- диуретики — всем больным при клинических симптомах ХСН, связанных с избыточной задержкой натрия и воды в организме;
- сердечные гликозиды — в малых дозах и с осторожностью при синусовом ритме, хотя при мерцательной аритмии они остаются средством выбора;
- бета-адреноблокаторы — "сверху" (дополнительно) на ИАПФ.
- заболевания сердца (врожденные пороки сердца, инфаркт правого желудочка, левожелудочковая недостаточность);
- заболевания легких (хронические обструктивные заболевания легких, интерстициальное поражение легких);
- заболевания сосудов легких (первичная легочная гипертензия).
Как и в случае с левожелудочковой недостаточностью, изолированная правожелудочковая недостаточность негативно влияет на функциональную способность левого желудочка, так как уменьшение выброса крови правым желудочком приводит к снижению наполнения левого желудочка и, как следствие, к уменьшению ударного объема и сердечного выброса.
К факторам, провоцирующим возникновение симптомов застоя у больных с компенсированной сердечной недостаточностью, относятся
-
Состояния, сопровождающиеся активацией метаболических процессов
- Лихорадка,
- Инфекция,
- Анемия,
- Тахикардия,
- Гипертиреоз,
- Беременность.
-
Увеличение объема циркулирующей крови
- Избыточное потребление поваренной соли,
- Избыточное потребление жидкости,
- Почечная недостаточность.
-
Состояния, сопровождающиеся повышением постнагрузки
- Эмболия легочной артерии,
- Нелеченная артериальная гипертензия,
- Состояния, сопровождающиеся нарушением сократимости миокарда,
- Ишемия или инфаркт миокарда,
- Чрезмерное употребление алкоголя,
- Несоблюдение режима медикаментозной терапии сердечной недостаточности,
- Выраженная брадикардия.
Компенсаторные механизмы возмещения сокращения сердечного выброса
В начале застойной сердечной недостаточности сердце пытается поддерживать уровень кровоснабжения и компенсировать ухудшение состояния, вызванное болезнью сердца. Для этого ему необходимо изменить свою структуру и выполняемые функции:
-
Мышцы желудочков увеличиваются в размерах (гипертрофия)
Сердечная мышца увеличивается и становится толще, особенно в области левого желудочка. Поначалу сократительная способность сердца увеличивается. Однако этот эффект исчезает, если мышечная масса продолжает увеличиваться, так как толстые стенки становятся жестче и теряют эластичность. В конце концов, это может привести к снижению количества крови, поступающего в желудочек и выбрасываемого в большой круг кровообращения. -
Желудочки увеличиваются (дилатация)
Желудочки расширяются и объем сердца увеличивается. Поначалу это позволяет желудочкам принимать и перекачивать больший объем крови. Однако, с течением времени, такое расширение приводит к ослаблению сократительной способности сердца и повреждению клеток сердечной мышцы. Клапаны сердца постепенно перестают плотно смыкаться, потому что они не могут увеличиться (недостаточность клапанов). Это ведет к сокращению объема выброса.
В течение какого-то времени сердечная мышца может удовлетворить возросшие потребности и обеспечивать достаточное кровоснабжение организма (компенсаторные механизмы). Постоянная повышенная нагрузка имеет тяжелые последствия, ведь пораженная сердечная мышца хоть и становится крупнее, но ослабевает.
ишемической болезни сердца; хроническом нарушении деятельности сердечной мышцы: гипертензии, вызывающей уплотнение стенок артерий; остром/хроническом миокардите (воспаление мышцы сердца); пороке клапана сердца: причиной может быть врожденный порок развития, ухудшение работы или повреждение клапанов; сужении аорты - это врожденный порок развития; при в повышенном минутном сердечном выбросе; при затрудненном притоке крови - например, хроническое уплотнение перикарда ограничивает приток крови к сердцу.
Артерии и вены сердца снабжают кровью мышцы сердца. Закупорка артерий ведет к повреждению сердечной мышцы.
Одним из последних достижений медицинской науки, в частности, так называемой ядерной диагностики, является метод позитронно-эмиссионной томографии (ПЭТ). Это очень дорогостоящее и пока малораспространенное исследование. ПЭТ позволяет с помощью специальной радиоактивной «метки» выявлять зоны жизнеспособного миокарда у больных сердечной недостаточностью, чтобы иметь возможность корректировать проводимое лечение.
Лечение сердечной недостаточности
При острой сердечной недостаточности больного госпитализируют. Обязательно соблюдение режима с ограничением физических нагрузок (лечебная физкультура подбирается врачом); необходима диета, богатая белками, витаминами, калием, с ограничением поваренной соли (при больших отеках — бессолевая диета). Назначаются сердечные глико-зиды, мочегонные средства, вазодилататоры, антагонисты кальция, препараты калия.
В отличие от прошлых лет, в настоящее время достижения современной фармакологии позволили не только продлить, но и улучшить качество жизни больных сердечной недостаточностью. Однако до начала медикаментозного лечения сердечной недостаточности необходимо устранить все возможные факторы, провоцирующие ее появление (лихорадочные состояния, анемию, стресс, избыточное употребление поваренной соли, злоупотребление алкоголем, а также прием препаратов, способствующих задержке жидкости в организме и др.).
Основной акцент в лечении делается как на устранении причин самой сердечной недостаточности, так и на коррекцию ее проявлений.
Способ приготовления.
Плоды калины залить кипятком, настоять 2 ч, процедить отжать.
Способ применения.
Принимать по 1/2 стакана 2 раза в день.
Настой ореха грецкого
Требуется:
1 ст. ложка листьев ореха, 250 мл воды.
Способ приготовления.
Листья залить кипятком, настоять 1 ч.
Способ применения.
Принимать по 250 мл 3 раза в день.
Настой первоцвета весеннего
Требуется:
1 ст. ложка сушеных листьев первоцвета, 250 мл воды.
Способ приготовления. .
Листья залить кипятком, настоять 30 мин, процедить.
Способ применения.
Принимать по 1/4 стакана 3 раза в день до еды.
Настой рябины черноплодной
Требуется:
1 ст. ложка плодов рябины, 250 мл воды.
Способ приготовления.
Плоды залить кипятком, настоять 1 ч.
Способ применения.
Принять все в течение дня в 3 приема.
- Ограничение потребления продуктов богатых холестерином и животными жирами;
- Ограничение общей калорийности пищи (до 1900-2500 ккал) и отказ от продуктов богатых легкоусвояемыми углеводами (сладости, мучные изделия, сладкие фрукты, мед);
- Ограничение потребления соли (до 5-6 г. в сутки, включая соль уже содержащуюся в готовых блюдах и продуктах);
- Ограничение потребления жидкости до 1,5 л. (включая жидкие блюда, чай, соки и пр.). Более строгое ограничение потребления жидкости может только усугубить состояние больного и потому не рекомендуется.
- Использование в пищу продуктов богатых калием: изюм, курага, бананы, картофель, персики, овсяная крупа, гречиха).
- Обогащение пищи продуктами с высоким содержанием полиненасыщенных жирных кислот: растительные масла, маслины, жирные сорта рыбы.
При появлении необычных симптомов больному с сердечной недостаточностью не следует ждать, когда подойдет срок следующего визита к врачу. Следует немедленно связаться с доктором, если вы заметили:
- Необъяснимое увеличение веса – около 1 кг в день или 2,5 кг в неделю
- Появление более выраженных, чем обычно, отеков в области лодыжек, ступней, ног или живота
- Появление более выраженной или более частой, чем обычно, одышки, особенно утром
- Чувства вздутия желудка
- Сильная утомляемость
- Респираторные (легочные) инфекции или усиление кашля
- Учащение пульса (больше 100 ударов в минуту)
- Появление нарушений сердечного ритма
- Боль или дискомфорт в груди при физической нагрузке
- Затруднение дыхания
- Нарушение сна, в том числе проблемы с засыпанием или сонливость
- Редкое мочеиспускание
- Чувство беспокойства, спутанности сознания
- Постоянные головокружения
- Тошнота или снижение аппетита
Когда звонить в «скорую»?
- Немедленно набирайте номер «скорой», если:
- В груди сильные боли или чувство дискомфорта, которое сопровождается одышкой, потоотделением, тошнотой или слабостью
- Пульс участился до 120-150 ударов в минуту, особенно на фоне одышки
- Появилась одышка, которая не проходит в покое
- Появилась внезапная слабость в конечностях или они стали полностью неподвжины
- Появилась резкая головная боль
- Если пациент потерял сознание.
