Острые лимфолейкозы (ОЛЛ): краткая информация
Острый лимфобластный лейкоз (ОЛЛ) - это рак кроветворной системы. В этом тексте Вы получите важную информацию о болезни, о её формах, как часто ею заболевают дети и почему, какие бывают симптомы, как ставят диагноз, как лечат детей и какие у них шансы вылечиться от этой формы рака.
автор: Dipl. Biol. Maria Yiallouros, erstellt am: 2010/02/04,
редактор: Dr. Natalie Kharina-Welke, Разрешение к печати: Prof. Dr. med. Günter Henze, Переводчик: Dr. Maria Schneider, Последнее изменение: 2015/05/14doi:10.1591/poh.patinfo.all.kurz
Что такое острый лимфобластный лейкоз?
Острый лимфобластный лейкоз (далее в сокращении ОЛЛ), его также называют острый лимфолейкоз - это злокачественная болезнь кроветворной системы. Она начинается в костном мозге. Наш костный мозг - это "фабрика" разных клеток крови, а заболев, она начинает "выпускать" огромное количество незрелых белых кровяных телец (лейкоцитов).
Когда человек не болен, то все клетки крови вырастают и обновляются очень гармонично. Они постепенно созревают. Но если ребёнок заболевает острым лимфобластным лейкозом, ОЛЛ, то ломается весь процесс созревания. Белые кровяные тельца вдруг перестают созревать и больше не становятся полноценными рабочими клетками. Вместо этого они начинают быстро и бесконтрольно делиться. Работа системы кроветворения всё больше даёт сбои: больные клетки вытесняют здоровые и занимают их место в костном мозге. У заболевшего ребёнка начинает не хватать здоровых белых клеток крови (лейкоцитов), красных клеток крови (эритроцитов) и кровяных пластинок (тромбоцитов).
Многие годы может отмечаться лишь лимфоцитоз - 40-50%, хотя общее количество лейкоцитов колеблется около верхнего предела нормы. Лимфатические узлы могут быть нормальных размеров, но они увеличиваются при различных инфекциях, а после ликвидации воспалительного процесса сокращаются до исходной величины.
Лимфатические узлы постепенно увеличиваются, обычно в первую очередь на шее, в подмышечных впадинах, затем процесс распространяется на средостение, брюшную полость, паховую область. Возникают общие для всех лейкозов неспецифические явления: повышенная утомляемость, слабость, потливость. На ранних этапах болезни в большинстве случаев анемия и тромбоцитопения не развиваются.
Лимфоцитоз в крови постепенно нарастает; 80-90% лимфоцитов, как правило, наблюдается при почти полном замещении костного мозга лимфоцитами. Распространение лимфатической ткани в костном мозге может годами не угнетать продукцию нормальных клеток. Даже при достижении высоких цифр лейкоцитов в крови, 100 000 в 1 мкл и более, анемии часто нет, количество тромбоцитов нормально или незначительно снижено.
Исследования костного мозга показывают увеличение содержания лимфоцитов в миелограмме - обычно более 30%, а также отмечаются характерные разрастания лимфоидных клеток, чаще диффузные.
Строение лимфоцитов при хроническом лимфолейкозе не имеет стабильных и типичных признаков. Оно может меняться в течение болезни под влиянием вирусных инфекций. В отличие от других лейкозов преобладание в крови клеток с одним названием (в данном случае лимфоцитов) не означает преобладания лейкозных клеток, так как в циркуляции нередко одновременно находятся как В-лимфоциты лейкозного клона, так и увеличенное число поликлональных Т-лимфоцитов. В крови большинство клеток составляют зрелые лимфоциты, ничем не отличающиеся от нормальных. Наряду с такими клетками могут быть лимфоцитарные элементы с более гомогенным ядром, не имеющие еще грубой глыбчатости хроматина зрелого лимфоцита, с широким ободком цитоплазмы, которая иногда, как при инфекционном мононуклеозе, имеет перинуклеарное просветление. Ядра клеток могут иметь своеобразную скрученность петель или быть правильно круглыми; встречаются и бобовидные ядра; цитоплазма бывает с обрывчатыми контурами, иногда с элементами «волосатости», но без гистохимических особенностей волосатоклеточного лейкоза.
Характерный признак хронического лимфолейкоза - полуразрушенные ядра лимфоцитов - тени Гумнрехта. Их количество не является показателем тяжести процесса.
В начале болезни пролимфоцитов и лимфоцитов в лейкоцитарной формуле обычно нет.
На этом основании выделяют пролимфоцитарную форму хронического лимфолейкоза. Иногда такой лейкоз может протекать с секрецией моноклонального иммуноглобулина.
По мере развития болезни в крови начинают встречаться единичные пролимфоциты и лимфобласты. Их большое количество появляется лишь в терминальной стадии болезни.
Стадии хронического лимфолейкоза. В начальной стадии процесса отмечается незначительное увеличение нескольких лимфатических узлов одной или двух групп, лейкоцитоз не превышает 30 Ч 103 - 50 Ч 103 в 1 мкл и, самое главное, на протяжении месяцев не обнаруживается тенденции к заметному его увеличению. В данной стадии больные остаются под наблюдением гематолога, а цитостатическая терапия не проводится. Развернутая стадия характеризуется нарастающим лейкоцитозом, прогрессирующим или генерализованным увеличением лимфатических узлов, появлением рецидивирующих инфекций, аутоиммунными цитопениями. Эта стадия требует активной терапии. К терминальной стадии относят случаи злокачественной трансформации хронического лимфолейкоза.
Диагностика хронического лимфолейкоза нетрудна. Критерии следующие: абсолютный лимфоцитоз в крови, более 30% лимфоцитов в пунктате костного мозга при диффузной лимфатической гиперплазии в трепанате костного мозга. Увеличение лимфатических узлов и селезенки - необязательный признак хронического лимфолейкоза, но при вовлечении в процесс в этих органах наблюдается диффузная пролиферация лимфоцитов. Вспомогательным диагностическим признаком лимфатической опухолевой пролиферации являются тени Гумпрехта в мазке крови.
Хронический лимфолейкоз приходится дифференцировать с другим зрелоклеточным лимфоцитарным опухолевым процессом - лимфоцитомой. От лимфоцитомы его отличает преимущественная локализация лимфатической пролиферации в костном мозге, диффузный ее характер в этом органе, как и в других, вовлеченных в процесс, подтверждаемый при гистологическом исследовании.
Осложнения
Могут быть снижены все 3 обычно исследуемых иммуноглобулина ( A, G и М) или некоторые из них. При секретирующих лимфопролиферативных процессах наряду с увеличением моноклонального иммуноглобулина обычно снижается уровень нормальных иммуноглобулинов. В сомнительных диагностических ситуациях, при невысоком лимфоцитозе, снижение уровня нормальных иммуноглобулинов может служить аргументом в пользу лимфопролиферативного процесса. Вместе с тем возможна типичная картина при нормальном уровне у-глобулинов и иммуноглобулинов в сыворотке крови. Гипогаммаглобулинемия не связана с длительностью болезни и выраженностью лимфоцитоза. Она может быть обусловлена нарушением взаимодействия Т– и В-лимфоцитов, повышенным содержанием Т-супрессоров, неспособностью лейкозных В-лимфоцитов отвечать на лимфокины, вырабатываемые нормальными Т-лимфоцитами.
Костный мозг расположен преимущественно в телах позвонков, костях таза и черепа, грудине, рёбрах и в трубчатых костях организма человека и является главным органом кроветворения на протяжении всей жизни. Гемопоэтическая ткань представляет собой желеобразную материю, постоянно вырабатывающую молодые клетки, попадающие затем в кровеносное русло. В отличие от других клеток, лимфоциты не накапливаются в костном мозге. Образуясь, они сразу выходят в кровоток.
Тимус – орган лимфопоэза, активный в детском возрасте. Он расположен в верхней части грудной клетки, сразу за грудиной. С наступлением половой зрелости тимус постепенно атрофируется. Кора тимуса на 85% состоит из лимфоцитов, отсюда и название «Т-лимфоцит» - лимфоцит из тимуса. Эти клетки выходят отсюда ещё незрелыми. С кровотоком они попадают в периферические органы лимфопоэза, где продолжают своё созревание и дифференцировку. Помимо возраста, на ослабление функций тимуса могут влиять стресс или приём глюкокортикоидных препаратов.
Периферическими органами лимфопоэза являются селезёнка, лимфатические узлы, а также лимфоидные скопления в органах желудочно-кишечного тракта («пейеровы» бляшки). Эти органы наполнены Т и В-лимфоцитами, и играют важную роль в работе иммунной системы.
Лимфоциты представляют собой уникальную серию клеток организма, отличающуюся своим разнообразием и особенностью функционирования. Это округлые клетки, большую часть которых занимает ядро. Набор ферментов и активных веществ в лимфоцитах меняется в зависимости от их основной функции. Все лимфоциты подразделяются на две большие группы: Т и В.
Т-лимфоциты – клетки, характеризующиеся общим происхождением и похожим строением, но с разными функциями. Среди Т-лимфоцитов выделяют группу клеток, реагирующих на чужеродные вещества (антигены), клетки, осуществляющие аллергическую реакцию, клетки-помощники (хэлперы), атакующие клетки (киллеры), группа клеток, подавляющих иммунный ответ (супрессоры), а также особые клетки, хранящие память об определённом чужеродном веществе, попавшем в своё время в организм человека. Таким образом, при следующем его попадании, данное вещество немедленно распознаётся именно благодаря этим клеткам, что ведёт к появлению иммунного ответа.
В последние годы нам удалось разработать молекулярные маркеры, предсказывающие течение В-ХЛЛ, но пройдет еще несколько лет, пока мы получим доказательные данные, оправдывающие более раннее начало терапии у больных с неблагоприятным прогнозом. Таким образом, сейчас врачи во всем мире придерживаются тактики выжидательного наблюдения вплоть до появления показаний к терапии. В этот период пациент должен просто регулярно наблюдаться у врача. К сожалению, со временем у большинства заболевших появляются серьезные проблемы. Основная опасность связана с тяжелыми инфекциями и кровоточивостью.
РГ: Почему ХЛЛ называется болезнью второй половины жизни?
Никитин: Дети и молодые люди не болеют ХЛЛ. Кроме того, частота выявления этого заболевания увеличивается с возрастом. Поэтому распространено мнение, что ХЛЛ - болезнь пожилых. Но надо сказать, что в последние годы болезнь сильно "помолодела". По-видимому, это связано с улучшением качества диагностики. Появились современные более точные методы - иммунофенотипирование и иммуногистохимия, благодаря которым мы научились лучше понимать разновидности опухолей лимфатической системы. По данным ГНЦ РАМН, 40 процентов больных ХЛЛ - люди, моложе 55 лет. Вы понимаете, что это пора продуктивной деятельности, социальной активности. ХЛЛ - самый частый вид лейкозов у взрослых, таких пациентов много. Поэтому лечение таких больных - серьезная социальная проблема.
Диагностируется хронический лимфолейкоз посредством простого анализа крови, позволяющего врачам определять количество кровяных клеток.
На более поздних стадиях заболевания требуется химиотерапия. Правда, также может быть назначено лечение таблетками перорально или же внутривенно.
Анализ крови
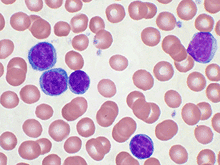
Прогрессирующее увеличение лимфатических узлов
Значительное увеличение селезенки
Лечение лейкозов (рака крови)
Для лечения острого лейкоза применяется сочетание нескольких противоопухолевых препаратов и больших доз глюкокортикоидных гормонов. В некоторых случаях возможна пересадка костного мозга. Чрезвычайно важны поддерживающие мероприятия — переливание компонентов крови и быстрое лечение присоединившейся инфекции.
Общие рекомендации
И ритуксимаб и кэмпас являются моноклональными антителами. О моноклональных антителах можно подробнее прочесть здесь.
Трансплантация костного мозга – единственный способ, лечения, который позволяет излечивать хронический лимфолейкоз. К сожалению эта процедура настолько токсична, что она применяется очень редко, - в основном для лечения молодых пациентов с хроническим лимфолейкозом, у которых есть брат или сестра, иммунологически совместимые с пациентом. Вылечивает только аллогенная трансплантация (пересадка костного мозга от другого человека). С помощью аутологичной трансплантации (от себя) можно добиться ремиссии, но рецидив неизбежен. Аллогенную трансплантацию практически никогда не делают в качестве первой линии терапии; она применяется для лечения рецидивов. В России аллогенная трансплантация по поводу хронического лимфолейкоза практически не делается. Подробнее о трансплантации можно прочесть здесь. При ХЛЛ часто применяется мини-аллогенная трансплантация. О ней упоминается здесь.