Атопический дерматит у детей - лечение, симптомы, причины
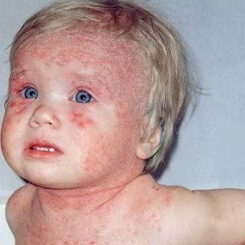 Атопический дерматит у детей является кожным, аллергическим заболеванием, которое вызывается аллергенами, а также токсинами, оказывающими воздействие на кожу ребенка. Заболевание вызвано генетической предрасположенностью к избытку иммуноглобулина Е на контактирование с провоцирующими аллергенами. К признакам атопического дерматита у детей относят различные заболевания аллергический природы. Сам термин аллергия зачастую применим в качестве синонима аллергических заболеваний, а провокатором выступает иммуноглобулин Е, однако у некоторых больных уровень иммуноглобулина бывает в норме и тогда болезнь вызывается другими факторами. Атопический дерматит относят к самому распространенному из всех видоваллергических заболеваний и зачастую его еще называют детской экземой.
Атопический дерматит у детей является кожным, аллергическим заболеванием, которое вызывается аллергенами, а также токсинами, оказывающими воздействие на кожу ребенка. Заболевание вызвано генетической предрасположенностью к избытку иммуноглобулина Е на контактирование с провоцирующими аллергенами. К признакам атопического дерматита у детей относят различные заболевания аллергический природы. Сам термин аллергия зачастую применим в качестве синонима аллергических заболеваний, а провокатором выступает иммуноглобулин Е, однако у некоторых больных уровень иммуноглобулина бывает в норме и тогда болезнь вызывается другими факторами. Атопический дерматит относят к самому распространенному из всех видоваллергических заболеваний и зачастую его еще называют детской экземой.
Атопический дерматит у грудничка
Начало заболевания приходится на первые шесть месяцев грудничков и довольно часто продолжается в течении всей взрослой жизни. Чаще всего данной болезни подвержены дети возраста до 1 года, обычно в семьях с наследственными случаями аллергических заболеваний. Частота встречаемости атопического дерматита у грудных детей составляет 10 случаев на 1000 человек. Нередко данную болезнь связывают с такими аллергическими заболеваниями, как аллергический ринит и бронхиальная астма.
Лечение атопического дерматита должно быть комплексным и индивидуально подобранным. Современная терапия включает:
- уменьшение воспалительных проявлений на коже и устранение неприятных симптомов;
- исключение (или уменьшение) контакта с аллергеном;
- лечение сопутствующих заболеваний;
- предотвращение атопического марша и других тяжелых форм заболевания.
В первые годы жизни атопический (аллергический) дерматит является следствием пищевой аллергии. Частой причиной являются белки коровьего молока, яйца, злаки, рыба, а также соя. Известны преимущества грудного вскармливания, но необходимо соблюдение гипоаллергенной диеты кормящей матерью. Но в некоторых случаях, когда сама мать страдает тяжелой аллергией, приходится применять искусственное вскармливание молочными смесями на основе высокогидролизированных или частично гидролизированных молочных белков, реже соевые смеси.
С возрастом ведущая роль пищевой аллергии в возникновении атопического дерматита уменьшается (например, до 90% детей, не переносивших коровье молоко, приобретают способность его переносить - толерантность - к 3 годам), и на первый план выходят такие аллергены, как клещ домашней пыли, пыльца, споры плесневых грибов. Особую роль в течении атопического дерматита играет стафилококк. Он высевается с 93% участков пораженной и с 76% интактной (не измененной на вид) кожи. Стафилококк вырабатывает эндотоксины со свойствами суперантигенов и может поддерживать хроническое воспаление при атопическом дерматите.
Симптомы потницы
Внешне признаки аллергических дерматитов отличаются друг от друга характером сыпи.
Потница возникает на сгибах рук, ног, шее, подмышками, в тех местах, где повышена влажность и которые чаще потеют. Сыпь при потнице мелкая, розовая, не воспаляется и быстро, в течение 2-3 дней проходит. Часто задают вопрос, может ли быть потница на лице, когда весь ребенок покрыт мелкими прыщиками, сыпью с ног до головы – это не потница, а аллергический дерматит (это тот же атопический дерматит), хотя эти понятия схожи, и проходит такая сыпь намного дольше – в течение месяца при условии строгой гипоаллергенной диеты и умеренном питании.
Симптомы диатеза, атопического дерматита
Диатез чаще проявляется как покраснение щек, шелушение, прыщики на щеках и лице и дальше лица не распространяется. Причина диатеза по простому – «что-то не то съели», это моментальная аллергическая реакция ребенка на продукт питания и проходит, если исключить этот аллерген из меню ребенка. Диатез - это не самостоятельное заболевание, а младенческая стадия атопического дерматита, и если игнорировать его проявления и не лечить, аллергический дерматит перейдет во взрослую стадию.
Сыпь при аллергическом дерматите - мелкие красные прыщички в основном на сгибах и кистях рук, ног, подмышками, на боках, на животе, на голове, в том числе и в волосах, и покрасневшие шершавые пятна вокруг глаз и на щеках, часто на теле. Пятно сыпи может увеличиваться в размерах и мокнуть (детская экзема), воспаляться, напоминая прыщ или сыпь при ветрянке, кожа может утолщаться, трескаться. Сыпь часто сопровождается зудом, особенно по ночам и после того, как ребенок вспотеет. Сыпь при атопическом дерматите долго не проходит даже при гипоаллергенной диете, оставляет после себя темные пятна на коже.
Основная причина обострения атопического дерматита в возрасте до года – тот же аллерген и переедание. Аллергия – чрезмерно активная реакция иммунной системы на чужеродный белок. Иммунная система находит его, вырабатывает антитела, которые нейтрализуют аллерген – процесс сопровождается воспалительной реакцией. Дело в том, что ферменты ребенка не могут полностью расщепить некоторые вещества и они поступают в кишечник в виде аллергена. При переедании также не вся пища успевает разложиться на усваиваемые организмом составляющие и она начинает гнить в кишечнике, появляются токсины, которые всасываются в кровь и вызывают аллергическую реакцию организма. Незрелая печень ребенка не способна нейтрализовать эти токсины, и они выделяются с мочой, через легкие и с потом. С потом токсины – аллергены – попадают на кожу, кожа воспаляется, появляется атопический дерматит, к воспалению присоединяется инфекция.
Печень у ребенка - один из самых незрелых органов, но ее активность, ее способность к нейтрализации всосавшихся токсинов индивидуальны. Именно поэтому аллергический дерматит есть не у всех; взрослая печень может нейтрализовать почти все, поэтому у взрослых нет таких проблем; атопический дерматит часто проходит с возрастом, что обусловлено дозреванием клеток печени.
Атопический марш.
Атопический марш является естественным ходом развития проявлений аллергического дерматита. Он характеризуется типичной последовательностью развития клинических симптомов атопической болезни, когда одни симптомы становятся более выраженными, тогда как другие идут на убыль. Обычно симптомы и признаки атопического дерматита предшествуют появлению бронхиальной астмы и аллергического ринита. По данным нескольких исследований, приблизительно у половины пациентов с атопическим дерматитом в дальнейшем развивается бронхиальная астма, особенно при тяжелом аллергическом дерматите, и у двух третей - аллергический ринит. У детей с самым легким течением заболевания не было отмечено развития аллергического ринита или бронхиальной астмы. Степень тяжести атопического дерматита можно рассматривать как фактор риска бронхиальной астмы. По данным исследований, при тяжелом атопическом дерматите риск развития бронхиальной астмы составляет 70%, при легком - 30%, а в целом среди всех детей - 8-10%. Поэтому так важно, чтобы лечение было направлено не только на предотвращение обострений самого атопического дерматита, но и на то, чтобы предупредить развитие других форм атопической болезни.
Иммунные клетки кожи людей, больных атопическим дерматитом, обладают повышенной чувствительностью. Обострения атопического дерматита - реакция этих клеток на определенные провоцирующие факторы. Выявление и устранение этих факторов помогает облегчить состояние людей, страдающих от этой болезни.
Температура и Влажность
Резкие изменения температуры и влажности приводят к излишней сухости кожи или повышенному потоотделению, что вызывает обострение атопического дерматита или ухудшает его течение. Чтобы избежать этого, необходимо поддерживать в помещении стабильную умеренную температуру и влажность. Для этих целей лучше всего использовать кондиционер (летом) и увлажнитель воздуха (зимой). Кроме того, необходимо постоянно применять увлажняющие средства, которые позволят коже сохранить оптимальный уровень влажности.
Раздражители
Детям, страдающим атопическим дерматитом, следует избегать контакта с химическими веществами, которые могут вызвать раздражение кожи. Кроме вполне очевидных - например, пестицидов, красителей и т.п. - к потенциальным раздражителям также относятся алкоголь, мыло, ароматизаторы и вяжущие средства. Кроме того, подобные химические вещества могут содержаться в косметике, чистящих и моющих средствах, освежителях воздуха, туалетной бумаге, ополаскивателях для белья и т.д. Достаточно помнить об этом, внимательно изучать этикетки и вовремя устранять эти раздражители, чтобы уменьшить количество обострений у Вашего ребенка. Кроме того, необходимо помнить: использование гипоаллергенных продуктов не предохраняет больных атопическим дерматитом от обострений. Под термином "гипоаллергенный" подразумевается продукт, неспособный вызвать кожную реакцию уздоровых людей. Кожа, склонная к развитию атопического дерматита, обладает повышенной чувствительностью, поэтому даже гипоаллергенные продукты могут стать причиной обострения болезни.
Одежда
Роль аллерген-специфической иммунотерапии.
Если установлен причинный аллерген, важное значение приобретает аллерген-специфическая иммунотерапия (АСИТ). Полученные данные говорят о том, что АСИТ может не только предотвратить обострения атопического дерматита, но и воспрепятствовать прогрессированию атопического марша.
Какие средства системного (общего) действия применяются при атопическом дерматите?
Прежде всего, антигистаминные препараты. Показания к их назначению обусловлено важнейшей ролью гистамина в механизмах развития кожного зуда.
В исследовании ETAC (по-английски: Лечение Ребенка с Атопией на Раннем Этапе) изучалась роль цетиризина (зиртек) в предотвращении развития атопического марша. Младенцы получали лечение высокими дозами цетиризина (0.25 мг/кг два раза в день) или плацебо. Результаты исследования не совсем однозначны, но в целом применение Зиртека привело к снижению риска развития бронхиальной астмы в 2 раза у детей с сенсибилизацией к аэроаллергенам.
Антигистаминные препараты первого поколения назначаются в период выраженного обострения, когда их седативный эффект необходим. Для длительного применения выбирают препараты 2 и 3 поколения, т.к. они не вызывают сонливости, сухости во рту; нет необходимости в частой смене препарата.
Используются также препараты с мембраностабилизирующими свойствами (кетотифен, кромогликат натрий).
Терапевтический эффект появляется через 3-4 недели.
Применяются энтеросорбенты, препараты для коррекции дисбактериоза, ферменты, витаминные препараты. Восстановление нарушенной кишечной флоры в большинстве случаев оказывает положительный эффект. Обязательно проводится проверка на паразитарные инфекции, а при их выявлении - специфическое лечение.
Проводится анализ крови (у пациентов с тяжелыми формами заболевания может быть повышенное количество лейкоцитов в крови).
Несмотря на то, что кожный зуд является характерным симптомом атопического дерматита, он также может присутствовать при других заболеваниях. Поэтому дифференциальная диагностика должна проводится крайне тщательно!
Какие факторы могут усугубить течение атопического дерматита?
Усилить симптоматику заболевания может довольно большое количество факторов. Перечислю самые характерные:
- сухость кожи;
- низкая влажность воздуха;
- отрицательная температура воздуха на улице;
- ношение вещей из шерсти, которые контактируют с пораженными участками кожи.
При профилактике и лечении атопического дерматита существуют два основных принципа: это создание гипоаллергенной среды, для устранения контакта с аллергенои и, конечно же, соблюдение особой диеты. Если не следовать данным принципам, эффективность лечения снижается в значительной степени.
По сути, построение гипоаллергенной среды - это соблюдение особого образа жизни. Главное целью является устранение факторов, которые потенциально могут вызывать раздражение кожи, провоцируя тем самым обострение дерматита.
Для профилактики атопического дерматита и создания гипоаллергенной среды существуют следующие рекомендации:
- - В помещении слдедует поддерживать температуру воздуха не выше +23 °C, а тносительную влажность - не менее 60 %.
- - Рекомендован прием антигистаминных средств, которые снимают зуд;
- - Из пищи необходимо исключить возможные аллергены;
- - Перьевые, пуховые подушки и шерстяные одеяла следует заменить на синтетические;
- - Источники пыли в доме следует устранить (ковры, книги);
- - Следует проводить влажную уборку в помещении не реже 1 раза в неделю;
- - Особое внимание стоит уделить удалению очагов возможного образования плесени (швы в ванной, линолеум, обои);
- - Домашних животных, и растения следует изолировать. Необходимо уничтожение насекомых (моль, тараканы).
- - Уделить внимнаие ограничению или исключению использования различных раздражающих средств (стиральных порошков, синтетических моющих средств, растворителей, клея, лаков, красок и т. п.)
- - Носить одежду из шерсти и синтетических материалов следует только поверх хлочатобумажной.
- - В доме, где находится больной, нельзя курить.
- - Лечение апи-, фитопрепаратами исключено.
- - Стоит ограничить интенсивные, чрезмерные физические нагрузки.
- - Для купания больных нужно применять слабощелочные или индифферентные мыла (ланолиновое, детское) или высококачественные шампуни, не содержащие искусственных красителей, отдушек и консервантов.
- - При купании рекумендуется использовать мягкие мочалки из ткани.
- - Использование смягчающего, увлажняющего нейтрального крема на кожу после ванны или душа обязательно.
- - Стрессовые ситуации следует свести к минимуму.
- - Исключить расчесывание и растирание кожи.
в начало
Отдых с ребенком больным атопическим дерматитом
Ребенку, оторый болет атопическим дермтаитом, нельзя загорать - об этом стоит помнить родителям. Распространенной ошибкой является пребывание больного на солнце в течение длительного времени. Несмотря на то, что это может привести ко временным улучшениям, в дальнешем, сильное оюбострение заболевания практикчески неизбежно.
Для больных атопическим дерматитом благоприятным является побережье Азовского моря и другие места отдыха с теплым, но сухим климатом.
в начало
Что вызывает обострение дерматита? Какие факторы, провоцируют рецидивы?
Одним из наших излюбленных мероприятий является применение «влажных пижам» при лечении обострений атопического дерматита. Вначале этот метод применялся только для пациентов стационара, но его можно адаптировать и для домашнего использования.
Наш протокол проведения процедуры «влажных пижам»:
- Повязки трубчатой формы (Tubifast®) вырезаются для туловища, рук и ног
- Наносится базовый препарат без активного вещества
- Повязки смачиваются в теплой воде или 0.5% водном растворе хлоргексидина
- На кожу накладывается влажная повязка
- Поверх накладывается вторая сухая повязка
- Комплект нижних повязок смачивается каждые 3 часа
- В полдень вновь наносится базовый препарат и новый комплект повязок
- Вечером - купание с маслом для ванны
- Повторное нанесение базового препарата
- На ночь - повторное наложение влажных повязок
- При тяжелом заболевании вместо базового препарата можно применять кортикостероид
Обычно уже через несколько дней наступает такое потрясающее улучшение, что можно возобновить поддерживающее лечение.
Также выпускаются специальные хлопчатобумажные пижамы (например, комбинезон для нейродермита «Lotties»), которые закрывают все тело, включая кисти и стопы, и оставляют открытой только голову. Такие пижамы эффективно препятствуют расчесам, посредством которых ребенок может нанести себе вред. Еще одна усовершенствованная ткань для таких комбинезонов имеет серебряное покрытие на внутренней стороне («Padycare»). Это серебряное покрытие оказывает антибактериальное действие, особенно против Staphylococcus aureus. В клинических исследованиях пижамы с таким покрытием были более эффективны, чем обыкновенные хлопчатобумажные. В Германии страховые компании частично покрывают затраты на приобретение такой специальной одежды.
В Европе имеются специальные реабилитационные клиники для атопического дерматита. Многие из них находятся на морском побережье или в условиях высокогорья, например, в Давосе, Швейцария. Еще неясно, что здесь играет главную роль: смена окружающей среды или специфика новой местности (меньше аллергенов, больше солнечного излучения или иной его характер). Большинство таких центров имеют специальные программы для детей, чтобы научить ребенка и его семью справляться с заболеванием, а не просто предоставить 3-6 недель облегчения от недуга.
Провоцирующие факторы.
Еще одним важным аспектом лечения атопического дерматита является идентификация провоцирующих факторов с тем, чтобы избегать их в дальнейшем.
Смазывайте пораженные участки кожи ребенка каждые два-три часа, на протяжении как минимум недели. Не забывайте о том, что жирное льняное масло может оставить на одежде ребенка трудно выводимые пятна. Поэтому заранее позаботьтесь об этом вопросе.
Не менее эффективен и отвар шалфея. Его можно применять при сильном шелушении и воспалительном процессе кожных покровов. Готовится отвар следующим образом – поместите в эмалированную посуду пять столовых ложек измельченных листьев шалфея, залейте их одним литром воды и доведите до кипения на медленном огне. Кипятить отвар необходимо на протяжении получаса.
После этого оберните кастрюлю плотным махровым полотенцем и оставьте настаиваться как минимум на два часа. Отвар процедите при помощи марлевой ткани и перелейте в стеклянную емкость. Ребенок должен принимать отвар по три чайных ложки каждые четыре часа, на протяжении 21 дня.
Кроме того, что ребенок будет пить отвар шалфея, не помешают и примочки. Делаются они следующим образом – приготовьте несколько марлевых салфеток, как следует смочите их в растворе и приложите к пораженным участкам кожи ребенка. Менять салфетки необходимо по мере их высыхания, на протяжении часа. Делать эту процедуру лучше всего перед сном, а курс лечения должен длиться примерно две недели.
Во время ремиссий заболевания весьма полезно протирать кожу в пораженных местах настоем аптечной ромашки. Готовится настой достаточно просто – в термос всыпьте три столовых ложки соцветий ромашки, залейте их одним литром кипятка и закройте крышкой. Настаивайте ромашку как минимум три часа. После каждого купания ребенка кожу необходимо протирать отваром ромашки. Ромашка обладает противовоспалительным и бактерицидным действием, поэтому она в разы снизит риск развития обострения атопического дерматита.
Контактный дерматит – это разновидность воспалительного заболевания кожи, возникающая как реакция на раздражитель на химическое или аллергенное вещество. К ним относятся мыло, чистящие средства, латекс, косметика (в том числе ухаживающая), металлы (никель, золото), спирт и косметика на спиртовой основе, сок растений, лекарственные препараты, чернила, краски, клей, ткани. Также контактный дерматит может проявляться под воздействием ультрафиолетовых лучей.
Лечение дерматита на ногах
Дерматит на ногах встречается так же часто, как на руках, и чаще, чем на других участках тела. Высыпания на ногах чаще всего проявляются при контактном и атопическом дерматите, несколько реже – при аллергическом. При себорейном дерматите сыпь локализуется под коленями и в области паха. Выделяют и такую специфическую форму заболевания, как венозный (застойный) дерматит, характеризующийся расширенными венами (часто с тромбами), красными сухими пятнами в области голеней, трещинами и язвами.
Атопический дерматит (нейродермит)
Атопический дерматит – это наследственная хроническая болезнь с частыми обострениями, особенно в холодное время года. Данное заболевание очень распространено – им страдает до 12 % человек в мире. Нейродермит – это еще одно название атопического дерматита, заболевания, характеризующегося высыпаниями и сильным зудом кожи.
О дерматите
В широком смысле дерматит – это воспаление кожи, чаще всего возникающее из-за воздействия химических, биологических или физических факторов. Заболевание характеризуется появлением покраснения, воспаления, зуда, жжения, пузырей повышением температуры пораженного участка. Интенсивность симптомов зависит от тяжести и разновидности заболевания.
